Struktur og prosess
Søk
Begrepet "grunnmur" kan brukes som en betegnelse på de systemer og strukturer som må være på plass for at leder og medarbeidere kan jobbe godt med kvalitet og kvalitetsforbedring i sykehjemmet. Styringssystemet omfatter hvordan sykehjemmets aktiviteter (drift) planlegges, gjennomføres, evalueres og korrigeres.
Som leder har du ansvar for at styringssystem er på plass og blir gjennomført i tråd med Forskrift om ledelse og kvalitetsforbedring i helse og omsorgstjenesten, og at dine medarbeidere medvirker til dette. Gode systemer og strukturer bidrar til at den enkelte medarbeider kjenner sitt ansvar og sin rolle, er trygg på sin kompetanse og har nødvendig og oppdatert kunnskap om pasientene.
Eksempler på hva som inngår i en «grunnmur» i kvalitets- og pasientsikkerhetsarbeid for å bidra til personsentrert tilnærming:
· Definere ansvar, roller, oppgaver, kompetansebehov og kompetansetiltak, og sette det i system.
· Sikre at de ansatte har tilstrekkelig kunnskap og ferdigheter
· Ha på plass nødvendige prosedyrer og rutiner som medvirker til faglig forsvarlig praksis
· Etablere faste møteplasser for faglig diskusjon og etisk refleksjon
· Etablere primærkontakter med ansvar for koordinering, kontinuitet og oppfølging av den enkelte pasient og pårørende. Pasient og pårørende må få vite hvem som er deres primærkontakt
· Utarbeide en egen oppgavebeskrivelse, gjennomføre opplæring og gi systematisk veiledning for ansatte i primærkontaktrollen
· Sikre at pasienter, pårørende og medarbeidere får medvirke på en slik måte at deres kunnskap og erfaring kommer til nytte og bidrar til personsentrerte tjenester
· Se på utviklingsarbeid som en del av den daglige driften, og være en «kvalitets- og prosessleder» med kompetanse i forbedringsarbeid og hvordan bruke kvalitetsmodellen
Lenker
![]() Forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten
Forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten
![]() Veileder til forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten
Veileder til forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten
![]() Meld. St. 15 (2017-2018) Leve hele livet - En kvalitetsreform for eldre
Meld. St. 15 (2017-2018) Leve hele livet - En kvalitetsreform for eldre
![]() NOU 2023:4 Tid for handling - Personellet i en bærekraftig helse- og omsorgstjeneste
NOU 2023:4 Tid for handling - Personellet i en bærekraftig helse- og omsorgstjeneste
Forbedringsmodellen beskriver hvordan du kan gå frem for å oppnå forbedringer i tjenestene. Den er delt inn i fem faser: Forberede, planlegge, utføre, evaluere og følge opp. Hver fase består av flere trinn.
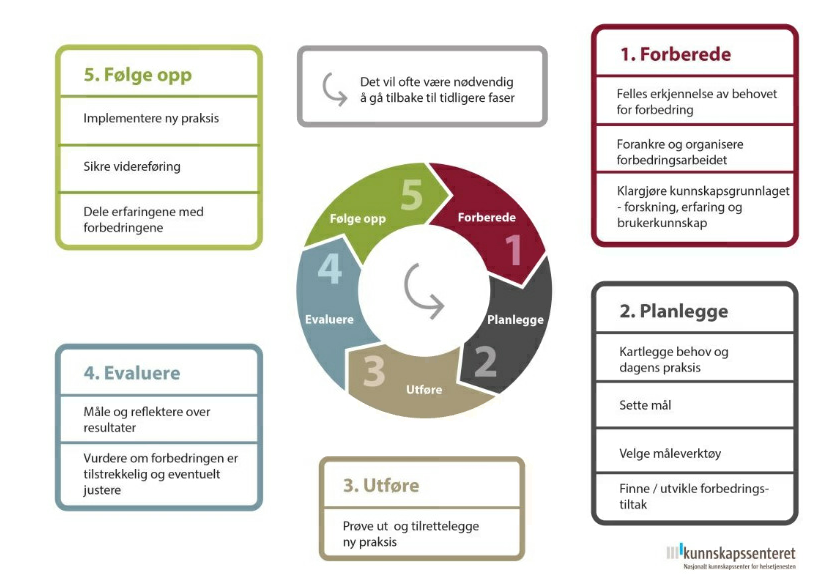
Modellen kan benyttes i små og store forbedringsprosesser. Den kan fungere som en huskeliste for faktorer som forskning og erfaring viser er nødvendig for å sikre en vellykket gjennomføring. Forskrift om ledelse og kvalitet i helse og omsorgstjenesten bruker denne modellen for å strukturere krav, føringer og forventninger. Forbedringsmodellen er en sirkel fordi stegene kontinuerlig må repeteres. Selv om sirkelen har piler som peker fremover fra fase til fase, er det ofte nødvendig å gå tilbake til tidligere faser i prosessen.
Arbeidet med forankring i fase 1 må følges opp gjennom hele prosessen. Målene må kanskje justeres underveis. Rekkefølgen på trinnene glir også delvis over i hverandre, i praksis arbeider man gjerne med flere trinn parallelt. Kompleksiteten i et forbedringsarbeid avgjør hvor lang tid en forbedring tar.
Det er sentralt å få forståelse for hva forbedringsmodellen er, hvilken nytte den har i det daglige arbeidet og hvorfor det er viktig at alle, ikke bare lederen, har den "under huden". Dere kan bruke modellen i alt endrings- og utviklingsarbeid. Samtidig er det fullt mulig å ta inn metoder og verktøy som du har erfaring med. Kanskje vil du bruke noen av de som blir presentert her? Men ikke hopp over fasene i forbedringsmodellen. Bruk den som en rettesnor – en struktur for arbeidet.
Lenker
![]() Modell for kvalitetsforbedring - de ulike fasene
Modell for kvalitetsforbedring - de ulike fasene
![]() Modell for kvalitetsforbedring - oversikt over metoder og verktøy
Modell for kvalitetsforbedring - oversikt over metoder og verktøy
Å kartlegge status og områder som har betydning for pasientsikkerhet og kvalitet i sykehjemmet, er avgjørende for å kunne få oversikt, identifisere forbedringsområder og gjøre videre prioriteringer.
Denne oversikten sees i sammenheng med sykehjemmets overordnede mål og planer, regelverk, faglige retningslinjer og veiledere, og gjeldende kunnskapsgrunnlag (forskning, erfaring og brukerkunnskap).
Felles erkjennelse av behovet for forbedring er utgangspunktet for alt forbedringsarbeid. I det følgende presenteres noen verktøy som kan brukes for å kartlegge mulige forbedringsområder.
En pasientsikkerhetsvisitt går ut på at medarbeiderne møter øverste leder for virksomheten og kan diskutere utfordringer rundt pasientsikkerheten på sin arbeidsplass/sykehjem. Hensikten med visittene er å avdekke risikoforhold og forbedringsområder ved å lytte til medarbeidernes tanker og opplevelser knyttet til deres egen arbeidshverdag. Pasientsikkerhetsvisittene kan bidra til å utvikle en kultur hvor åpenhet rundt pasientens sikkerhet har førsteprioritet.
Lenker
I pasientens fotspor er et ledelsesverktøy der øverste leder for virksomheten fysisk følger en pasient og observerer hans eller hennes møte med virksomheten gjennom en hel dag eller deler av en dag. Sammen med pasienten får lederen mulighet til å se virksomheten fra pasientenes ståsted og lytte til deres behov i møte med tjenesten.
Å gå ”i pasientens fotspor” har flere formål:
• Sette pasientsikkerhet på dagsorden
• Lytte til og involvere pasient og pårørende i utforming av tjenestene
• Indentifisere risikoutsatte områder hvor det er behov for forbedring
• Utforme forbedringstiltak i samarbeid med pasienter, pårørende og medarbeiderne og systematisk arbeide med konkrete forbedringer
Lederen skal sørge for å se forløpet gjennom pasientens øyne og legge spesielt merke til:
• Om pasienter og pårørende opplever å bli møtt med interesse, respekt og engasjement
• Om pasienter og pårørerens kunnskap og erfaringer blir etterspurt
• Om pårørende, der det er relevant, blir betraktet som en ressurs
• Om kommunikasjon mellom pasienter, pårørende og medarbeidere er klar og entydig
• Om det er helhet og sammenheng i forløpet
Lenker
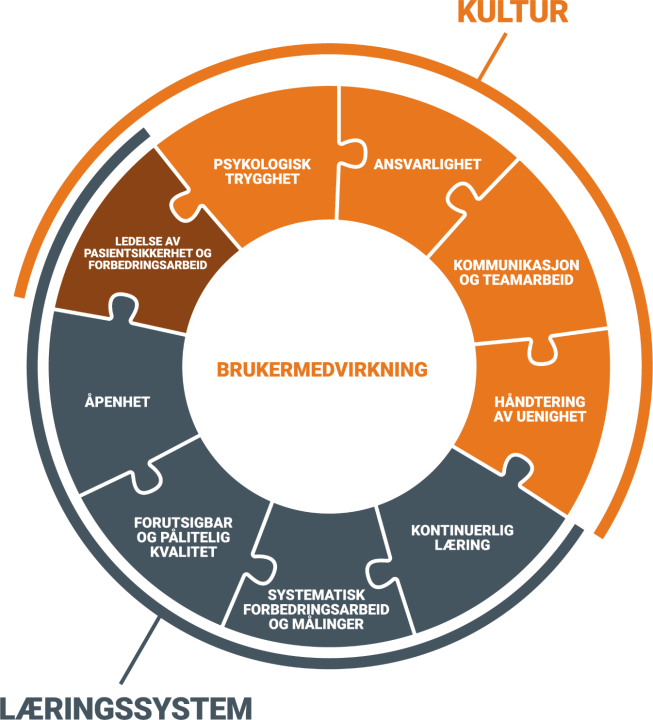
Dette verktøyet inneholder ti områder vi vet er viktige for pasientsikkerhet og kvalitetsforbedring. Gjennom dialog og en systematisk tilnærming scorer enheten seg selv på de ti områdene. Dette gir grunnlag for å identifisere forbedringsområder og lage en plan med forbedringstiltak. Etter en tid kan scoringen gjennomføres på nytt, og dermed kan utviklingen følges over tid.
Lenker
Forbedringsguiden gir inspirasjon og veiledning til alle som jobber med å forbedre helse- og omsorgstjenesten. Den inneholder modeller og verktøy som kan brukes for å planlegge og gjennomføre forbedringsarbeid. Her får du en kort og grei innføring i teori om forbedringskunnskap og forbedringsmodellen, tips om hva som er viktig å ta hensyn til, hvilke reaksjoner du kan forvente og hvordan du kan kommunisere og involvere andre i det viktige arbeidet. Guiden inneholder mange verktøy med forklaringer om HVA det er, HVORFOR du kan bruke det og HVORDAN.
I lenken under finner du mer om forbedringsmetodikk, og du kan samtidig få konkrete forslag til hvordan du kan gå frem. Du kan enkelt bruke dette inn i ulike faser i forbedringsmodellen.
Lenker
Mange kommuner og helseforetak har testet ut og tatt i bruk tavlemøter. Tavlemøtene har som formål å skape en tverrfaglig dialog om viktige tema i avdelingen, og for å vurdere pasienters risiko for skade. Det finnes ulike tavler, og her nevner vi to typer:
Risikotavle/-møte: Risikotavlen er en viktig påminner og et nyttig visuelt verktøy for å sikre ekstra oppmerksomhet på risikoområder. På risikotavler settes pasientenes navn i første kolonne, og så ulike innsatsområder som fall, sår, urinveisinfeksjon og ernæring i de neste kolonnene. Helsepersonell har et kort møte hver dag hvor de gjennomgår de ulike områdene og vurderer risiko og tiltak.
• Gir overblikk over utvalgte områder eller oppgaver med risiko for pasienter og brukere
• Gir regelmessig dialog om og oppfølging av utvalgte områder. Som for eksempel oppfølging av legemiddelbruk og «Hva er viktig for deg»
• Sikrer oppfølging av risikoreduserende tiltak og skaper en felles forståelse for risiko og behov i avdelingen
• Kan benyttes til å samle inn data for å fremstille tidsserier som kan henges opp på forbedringstavlen
Forbedringstavle/-møte: Formålet med en forbedringstavle er å gi en oversikt av pågående forbedringsarbeid. Regelmessige møter foran forbedringstavlen bidrar til en systematisk dialog og oppfølging av avdelingens forbedringsarbeid.
• Skaper overblikk og status for pågående forbedringsarbeid
• Sikrer systematisk og regelmessig dialog om hvordan avdelingen kan forbedre praksisen sin
• Bidrar til at avdelingen i fellesskap kommer frem til, prioriterer, tester og vurderer forbedringsideer
• Bidrar til å øke takten i forbedringsarbeid, endringer går raskere når det står på tavla
Begge tavlene viser hva som er viktig for avdelingen og tavlene kan gjerne sees i sammenheng. Områder som utpeker seg negativt på risikotavlen, kan flyttes inn som eget forbedringsarbeid på forbedringstavlen.
Lenker
Nasjonale faglige råd, faglige retningslinjer og veiledere har som hensikt å hindre uønsket variasjon, sikre god kvalitet og bidra til riktige prioriteringer i sykehjemmene. De skal også bidra til å løse samhandlingsutfordringer og sikre helhetlige pasientforløp. De er ikke rettslig bindende, men beskriver nasjonale helsemyndigheters oppfatning av for eksempel hva som er god faglig praksis, hvordan relevant regelverk skal tolkes og hvilke prioriteringer som er i samsvar med vedtatt politikk på helse- og omsorgstjenesteområdet og andre tilgrensende sektorer.
I en utviklingsprosess er det viktig å måle og synliggjøre effekten av endringen som gjennomføres. En kvalitetsindikator er statistikk som bidrar til å belyse kvaliteten i tjenesten, og kan i denne sammenheng benyttes som et indirekte mål, en pekepinn, som sier noe om kvaliteten på det området som måles.
Tjenester av god kvalitet er:
• Virkningsfulle
• Trygge og sikre
• Involverer bruker
• Samordnet og preget av kontinuitet
• Utnytter ressurser
• Tilgjengelige og rettferdig fordelt
Det er utfordrende å finne gode indikatorer for måling av kvaliteten i de kommunale helse- og omsorgstjenestene. Likevel er kvalitetsindikatorer en viktig og nødvendig del av kommunens styringssystem. Det ligger oversikt over kvalitetsindikatorer på Helsedirektoratet sine sider. Flere av disse er rettet mot sykehjem.
Bruk av kvalitetsindikatorer:
• Tydeliggjør kommunens forpliktelser overfor brukerne
• Skaper motivasjon blant ledere og ansatte
• Gir mulighet for å jobbe mot felles mål
• Gir grunnlag for dialog med politisk ledelse
Kommuner plikter å rapportere data til Kommunalt pasient- og brukerregister (KPR, tidligere IPLOS).
Lenker
![]() Nasjonale anbefalinger, råd, pakkeforløp og pasientforløp
Nasjonale anbefalinger, råd, pakkeforløp og pasientforløp
![]() Kvalitet og kvalitetsindikator
Kvalitet og kvalitetsindikator
![]() Kvalitetsindikator - Kommunale helse- og omsorgstjenester
Kvalitetsindikator - Kommunale helse- og omsorgstjenester
![]() Om Helsedirektoratets normerende produkter
Om Helsedirektoratets normerende produkter
![]() Kommunalt pasient- og brukerregister (KPR, tidligere IPLOS)
Kommunalt pasient- og brukerregister (KPR, tidligere IPLOS)
![]() Nasjonal veileder til registrering av helse- og omsorgsdata i kommunen (KPR)
Nasjonal veileder til registrering av helse- og omsorgsdata i kommunen (KPR)
«God kvalitet i ernæringsarbeidet betyr at ernæringstiltak er tilpasset den enkeltes behov. Maten skal tilbys på en måte som er individuelt tilpasset og bidrar til gode måltidsopplevelser og forebygge feil- og underernæring. Rammene for måltidene og hvordan maten blir servert kan ha stor betydning for hvor mye som blir spist. Menyene på institusjoner skal være næringsberegnet for å sikre at maten har ernæringsmessig god kvalitet.
Systematisk ernæringsarbeid handler om å vurdere risiko, kartlegge årsaker, sette inn målrettede tiltak, samt dokumentere og evaluere. For at dette skal bli satt i system trengs skriftlige rutiner, ledelsesforankring, en definert ansvarsfordeling, tilstrekkelig kompetanse og tverrfaglig samarbeid.
Systematisk ernæringsarbeid gir helsemessige gevinster for pasientene og økonomiske gevinster for samfunnet.
I henhold til Nasjonal faglig retningslinje for forebygging og behandling av underernæring skal risiko for underernæring vurderes hver måned ved langtidsplass i sykehjem.
To grunnleggende spørsmål gjennom verktøyet MST (Malnutrition Screening Tool) anbefales for å vurdere risiko for underernæring:
- Har du gått ned i vekt i det siste uten å ha gjort forsøk på det?
- Har du redusert matinntak på grunn av redusert matlyst?
Les mer om verktøyet i Nasjonale faglige retningslinjer for å forebygge og behandle underernæring.
På nettsiden til «I trygge hender 24-7» ligger en beskrivelse av underernæring som et risikoområde for pasientsikkerhet, hva som kan gjøres og hvordan sykehjemmet kan systematisere arbeidet.
Lenker
![]() Faglige råd for ernæring, kosthold og måltider i helse- og omsorgstjenesten
Faglige råd for ernæring, kosthold og måltider i helse- og omsorgstjenesten
Ulike kroppslige endringer hos eldre pasienter påvirker opptak, distribusjon, effekt, nedbryting og utskillelse av legemidler. Eldre er derfor mer utsatt for uheldige bivirkninger enn yngre. I tillegg blir en stor andel eldre behandlet for flere sykdommer samtidig, noe som gjør at andelen eldre med polyfarmasi er høyere enn i befolkningen ellers.
For å redusere risikoen for bivirkninger, innleggelse i sykehus og økt dødelighet hos pasienter i sykehjem er det ekstra viktig at legemiddelbehandlingen hos disse pasientene har tett oppfølging av lege og annet helsepersonell.
Legemiddelgjennomgang: Legemidler er viktige medisinske tiltak ved forebygging, utreding, diagnostisering og behandling av ulike sykdommer. Mange pasienter opplever at helsen og livskvaliteten bedres gjennom legemiddelbehandling, mens mange også opplever plagsomme bivirkninger av legemidler. En legemiddelgjennomgang er en systematisk fremgangsmåte for å kvalitetssikre den enkelte pasients legemiddelbruk, for å ivareta effekt og sikkerhet.
Behandlende lege kan gjennomføre legemiddelgjennomgangen alene, og vil alltid ta den endelige beslutningen om videre legemiddelbehandling for pasienten. Aller helst bør en legemiddelgjennomgang gjennomføres i et tverrfaglig team hvor pasienten også deltar. En samstemt legemiddelliste og relevante kliniske opplysninger samlet inn av helsepersonellet og pasienten selv danner grunnlaget for de beslutningene legen tar. «I trygge hender 24-7» omtaler legemiddelgjennomgang som et tiltak for forebygging av legemiddelrelaterte skader. Der er det lenker til sjekklister og andre ressurser.
Lenker
![]() Helsedirektoratets faglige råd om "Legemiddelsamstemming og legemiddelgjennomgang"
Helsedirektoratets faglige råd om "Legemiddelsamstemming og legemiddelgjennomgang"
![]() I trygge hender 24-7 om "Legemiddelsamstemming og legemiddelgjennomgang"
I trygge hender 24-7 om "Legemiddelsamstemming og legemiddelgjennomgang"
Beboere som har vært på sykehjem mer enn 3 måneder har rett til vederlagsfri nødvendig tannhelsehjelp på offentlig tannklinikk.
Tannhelsehjelp til beboere ved sykehjem tar utgangspunkt i
• God klinisk praksis i tannhelsetjenesten (nasjonal veileder)
• Helsefremmende og forebyggende tiltak for voksne (nasjonal faglig råd)
• Ernæring og oral helse ved demens (nasjonal faglig retningslinje)
Helsedirektoratets definisjon av akseptabel oral helse innebærer at brukeren
• ikke har smerter, ubehag eller alvorlige lidelser i munnhulen
• har tilfredsstillende tyggefunksjon
• kan kommunisere og ha sosial omgang uten problemer som skyldes tennene
Lenker
![]() Kunnskapsoppsummering om sammenhengen mellom den orale og generelle helsen
Kunnskapsoppsummering om sammenhengen mellom den orale og generelle helsen
![]() E-læringsverktøy for helsepersonell: Oral helse hos sykehjemspasienter
E-læringsverktøy for helsepersonell: Oral helse hos sykehjemspasienter
Pasienten har en rett til å medvirke i utforming av tjenestetilbudet og beslutninger om egen behandling, og gi sitt samtykke til det tjenestetilbudet som gis. Pasienter i sykehjem kan ha utfordringer med å utrykke sine ønsker, men helsepersonellet må legge til rette for at pasienten får mulighet til å medvirke i størst mulig grad ut fra sine forutsetninger. Pasientenes samtykkekompetanse vurderes ut fra gitte kriterier, og det er viktig at samtykkekompetanse vurderes spesifikt og ikke generelt. Det vil for eksempel si at pasienten kan ha samtykkekompetanse i noen spørsmål, og ikke i andre. Pasientens pårørende involveres i utformingen av tilbudet ut fra pasientens ønske og grad av samtykkekompetanse. Ut fra et eget lovgrunnlag er det i gitte tilfeller lov å gi pasienten helsehjelp mot pasientens vilje. Der dette er aktuelt er det krav om egen dokumentasjon og rapportering, noe som igjen krever god kompetanse hos de ansatte.
Les mer om Samtykke til helsehjelp i pasient- og brukerrettighetsloven kapitel 4.
Lenker
![]() Lov om pasient- og brukerrettigheter (pasient- og brukerrettighetsloven)
Lov om pasient- og brukerrettigheter (pasient- og brukerrettighetsloven)
![]() Pasient- og brukerrettighetsloven med kommentarer
Pasient- og brukerrettighetsloven med kommentarer
Det er en del av «grunnmuren» at sykehjemmet har arbeidsmåter/rutiner som sikrer at pasienter og pårørende får medvirke på en slik måte at deres kunnskap og erfaring kommer til nytte og bidrar til personsentrerte tjenester. I kunnskapsbasert praksis er disse elementene like mye vektet som forskning og erfaringsbasert kunnskap.
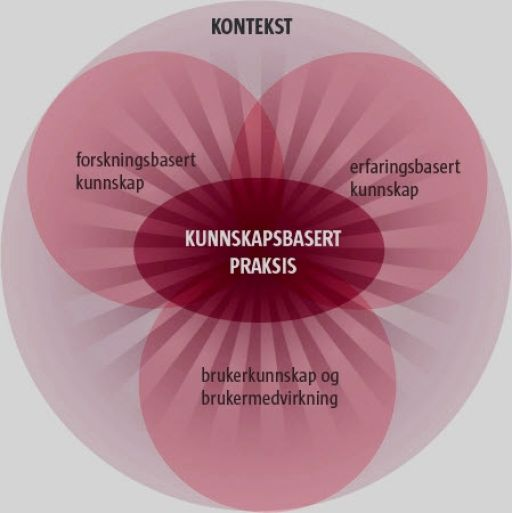
Å jobbe systematisk med bruker- og pårørendemedvirkning kan gjøres på ulike måter alt etter hensikt og behov. Det kan handle om å forbedre tjenesten til den enkelte pasient (individnivå) eller etablere et bruker- og pårørendeutvalg for å bidra til arbeid med kvalitetsforbedring over tid (systemnivå).
Pårørendeveilederen handler om involvering av og støtte til pårørende i hele helse- og omsorgstjenesten. Veilederen beskriver pårørendes rettigheter og helse- og omsorgstjenestens plikter og gir anbefalinger om god praksis. Se også gjerne på «Brukermedvirkningstrappen» som er utarbeidet av Folkehelseinstituttet. Hensikten med trappen er at den kan brukes til bevisstgjøring, refleksjon og diskusjon i arbeidet med brukermedvirkning i helsetjenesten: Hvilket nivå snakker vi om og hvilken type brukermedvirkning?
Videre er det mange gode eksempler på hvordan dette kan gjøres som en del av daglig drift i et sykehjem. Det viktige er at det er en plan for det, både med gjennomføring og ikke minst, hvordan den innsikten du får skal brukes videre.
Lenker
![]() Verktøy for økt brukermedvirkning
Verktøy for økt brukermedvirkning
Som leder må du ha en plan for implementering av nye tiltak/arbeidsmetoder. Mye er gjort gjennom et godt forarbeid med å inkludere flest mulig medarbeidere i arbeidet, kartlegge og skape en felles forståelse for behov og prioritering av forbedringsområder. Medvirkning vil øke indre motivasjon og forebygge motstand.
Målet for implementering er å endre praksis. En endring kan sies å være varig når nye arbeidsmetoder og forbedringer blir normen, det blir den måten man gjør tingene på. Det er ikke bare arbeidsprosessen og resultatene, men også holdninger og atferd som er fundamentalt endret. Videre er systemet forandret, slik at det understøtter forbedringene. Med andre ord er forbedringen blitt integrert i den vanlige måten å jobbe på, istedenfor å oppleves som en ekstra arbeidsprosess. Dette henger tett sammen med en felles forståelse av betydningen av «kvalitetsutviklingsarbeid» og inngående kjennskap til konkrete verktøy.
Lenker
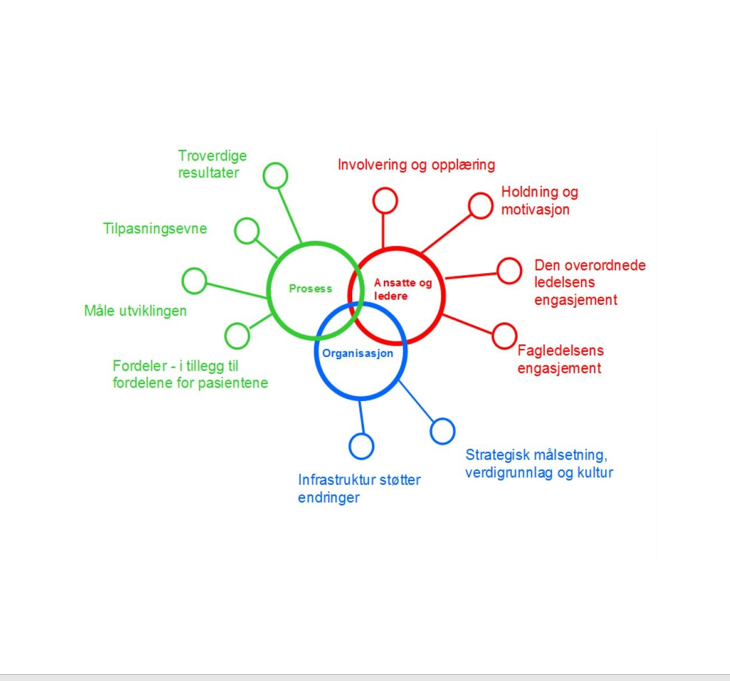
En viktig forutsetning for å lykkes med endringsarbeid er å sikre reell medvirkning og deltakelse fra alle medarbeiderne. Refleksjon over fag og egne erfaringer sammen med kollegaer bidrar til innsikt og gjensidig læring. Som leder må du legge dette til grunn for arbeidet med systematisk kvalitetsforbedring. Dette kan gjøres på mange måter og du må tilpasse det til deres hverdag og drift. Modell for vedvarende forbedring (National Health Service, NHS) viser til 10 faktorer som øker sjansen for varige resultater:
Lenker
![]() Hvordan skape vedvarende forbedringer
Hvordan skape vedvarende forbedringer